Zervikale Dystonie – Ursachen, Symptome, Behandlung und Alltag mit der Erkrankung
Inhaltsverzeichnis
Was ist eine zervikale Dystonie?
Dystonien sind neurologische Bewegungsstörungen, die durch anhaltende oder wiederholt auftretende Muskelkontraktionen gekennzeichnet sind. Die Kontraktionen können Muskeln oder Muskelgruppen an verschiedenen Stellen des Körpers betreffen und zu abnormalen Bewegungen und Fehlhaltungen führen.1 Je nach Verteilung der Symptome unterscheidet man zwischen fokaler Dystonie an nur einer Körperregion, segmentaler Dystonie an zwei benachbarten Körperregionen, multifokaler Dystonie an zwei oder mehr nicht zusammenhängenden Körperregionen und der generalisierten Dystonie, die den Rumpf und mindestens zwei weitere Körperregionen umfasst.2
Die zervikale Dystonie – früher auch Torticollis spasmodicus oder Schiefhals genannt – ist die häufigste Form der fokalen Dystonie und betrifft die Muskeln der Halswirbelsäule. Als Folge kommt es zu ungewollten Bewegungen von Hals und Kopf. Je nachdem, welche Muskeln im Einzelnen beteiligt sind, können sich Kopf und Hals ungewollt zur Seite drehen, nach vorne oder hinten neigen.3
Die Erkrankung kann in jedem Lebensalter auftreten. In den meisten Fällen beginnt sie im Erwachsenenalter zwischen dem 30. und 50. Lebensjahr. Frauen sind von zervikaler Dystonie etwas häufiger betroffen als Männer.4
Dystonien zählen zu den seltenen Erkrankungen. Für die Gesamtheit aller Dystonieformen wird in Studien eine Häufigkeit von etwa 16 Betroffenen pro 100.000 Einwohner angegeben.1 Für die zervikale Dystonie werden etwa 10 Betroffene pro 100.000 Einwohner geschätzt.5 Fachleute vermuten jedoch, dass die tatsächlichen Zahlen deutlich höher liegen, da die Erkrankung insbesondere in frühen Stadien häufig nicht erkannt oder anderen Ursachen zugeschrieben wird.
Entstehung und Ursachen der Erkrankung
Dystonien gehen nicht auf eine Erkrankung oder Schädigung der Muskulatur zurück, sondern entstehen durch Veränderungen im zentralen Nervensystem (ZNS). Bei einer Dystonie verändern sich die Aktivitätsmuster in den Netzwerken des Gehirns, die für die Koordination von Bewegungen zuständig sind. Bereiche wie die Basalganglien, das Kleinhirn und der motorische Kortex arbeiten nicht mehr im gewohnten Zusammenspiel. Dadurch werden Bewegungsimpulse nicht mehr adäquat und fokussiert umgesetzt. Einzelne Muskelgruppen können Aktivierungssignale erhalten, die zu stark, zu lang oder zum falschen Zeitpunkt auftreten. Das führt zu Bewegungen oder Haltungen, die nicht beabsichtigt sind und sich nicht willentlich beeinflussen lassen.3
Warum es zu den Veränderungen in den Bewegungsnetzwerken des Gehirns kommt, ist bislang noch nicht vollständig geklärt und Gegenstand der aktuellen Forschung.6 In den meisten Fällen einer zervikalen Dystonie lässt sich keine eindeutige Ursache feststellen, man spricht dabei auch von einer idiopathischen (d.h. ohne bekannte Ursache) Dystonie.3
Bei manchen Patient*innen lassen sich jedoch Faktoren identifizieren, die mit dem Auftreten einer Dystonie in Zusammenhang stehen. Dazu gehören z. B. Verletzungen im Kopf- und Halsbereich, bestimmte Medikamente oder andere Erkrankungen des Nervensystems. Bei der zervikalen Dystonie sind solche Ursachen allerdings selten.3
Auch genetische Einflüsse werden diskutiert. Für einige Dystonieformen wurden entsprechende Genveränderungen beschrieben. Bei der zervikalen Dystonie deuten aktuelle Forschungsdaten darauf hin, dass erbliche Faktoren ebenfalls eine Rolle spielen, auch wenn die zugrunde liegenden genetischen Muster bislang meist unbekannt sind.6
Symptome und Verlauf der zervikalen Dystonie
Die zervikale Dystonie beginnt meist schleichend.7 Welche Symptome auftreten und wie stark diese ausgeprägt sind, kann von Patient*in zu Patient*in unterschiedlich sein. Bei manchen Menschen treten keine oder leichte Haltungsänderungen oder nur ein Kopftremor (ein unwillkürliches Zittern des Kopfes) auf, während bei anderen Personen deutliche Fehlhaltungen bestehen können.8
Typische Bewegungsmuster
Wie sich eine zervikale Dystonie zeigt, hängt davon ab, welche Muskeln an Hals und Kopf verstärkt aktiv sind. Zur Einordnung der Bewegungsmuster verwenden Ärzt*innen in der Regel die Collum-Caput-Klassifikation: Sie unterscheidet zwischen Bewegungen des Halses (Collum) und des Kopfes (Caput). Zudem wird die Richtung angegeben, in die die unwillkürliche Bewegung erfolgt – nach vorn, nach hinten, zur Seite oder drehend.3 Diese Einteilung spielt eine zentrale Rolle für die gezielte Behandlung der zervikalen Dystonie.
Drehbewegungen: Torticollis und Torticaput
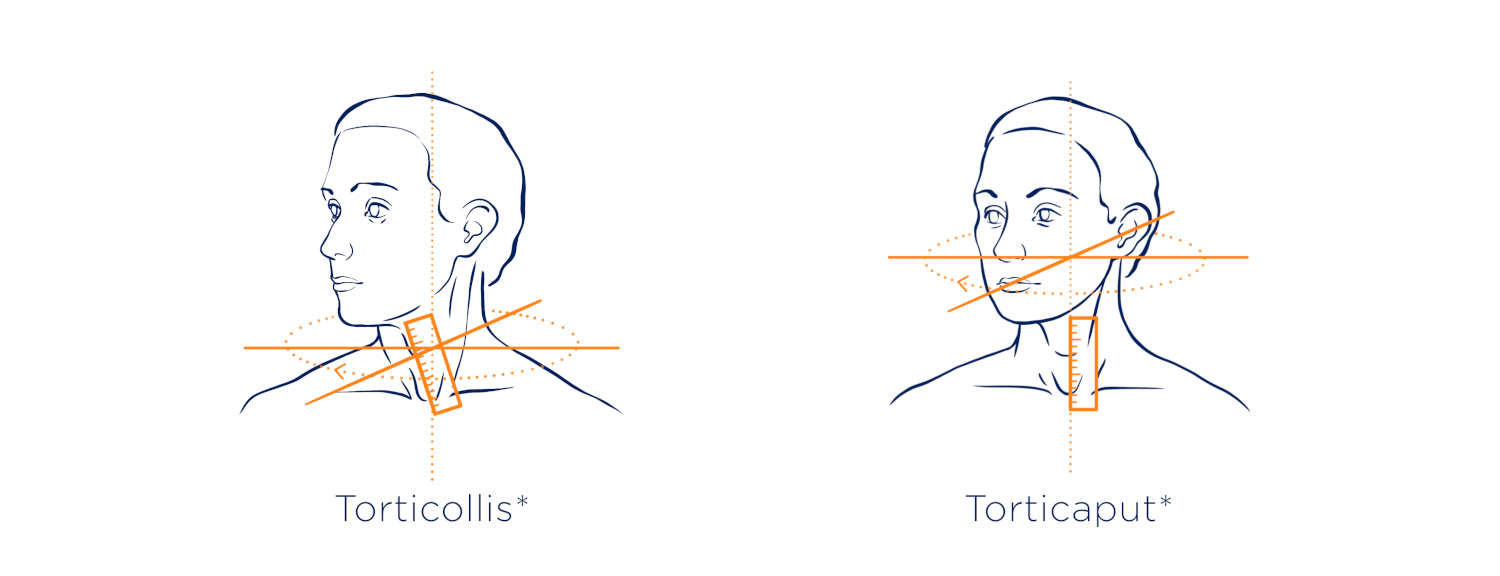
Die Drehung des Kopfes ist die häufigste Fehlhaltung bei einer zervikalen Dystonie. Beim Torticollis entsteht die Drehbewegung in der Halswirbelsäule. Dadurch drehen sich Kopf und Hals gemeinsam zur Seite.
Beim Torticaput entsteht die Drehung vor allem in den Kopfgelenken. Der Kopf ist gedreht, während der Hals gerade bleibt.
In der Praxis treten häufig Mischformen auf, bei denen sowohl Hals als auch Kopf an der Drehbewegung beteiligt sind.6
Seitwärtsneigung: Laterocollis und Laterocaput
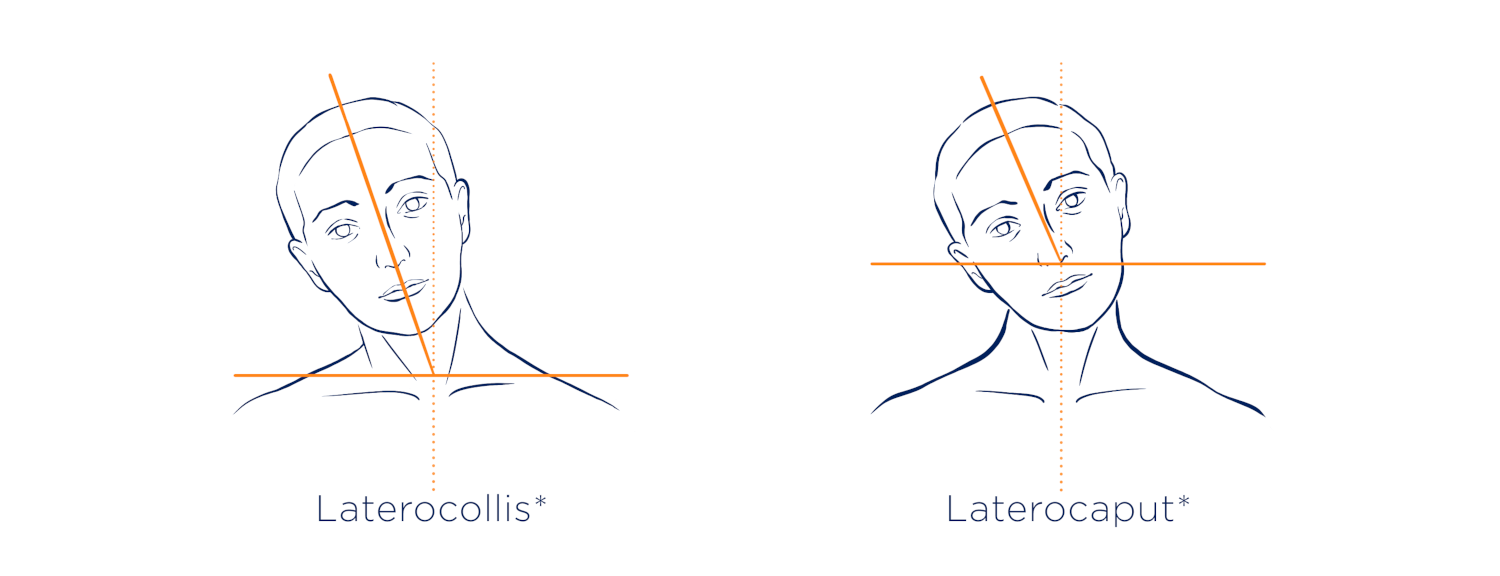
Beim Laterocollis entsteht die Neigung hauptsächlich in der Halswirbelsäule. Durch die vermehrte Aktivität bestimmter Halsmuskeln neigen sich Hals und Kopf gemeinsam zur Seite.
Beim Laterocaput liegt die Neigung vor allem im Bereich der Kopfgelenke. Der Kopf ist seitlich geneigt, während der Hals weitgehend gerade bleibt.
Wie bei den Drehbewegungen können auch hier Mischformen vorkommen.6
Beugung nach vorne: Anterocollis und Anterocaput
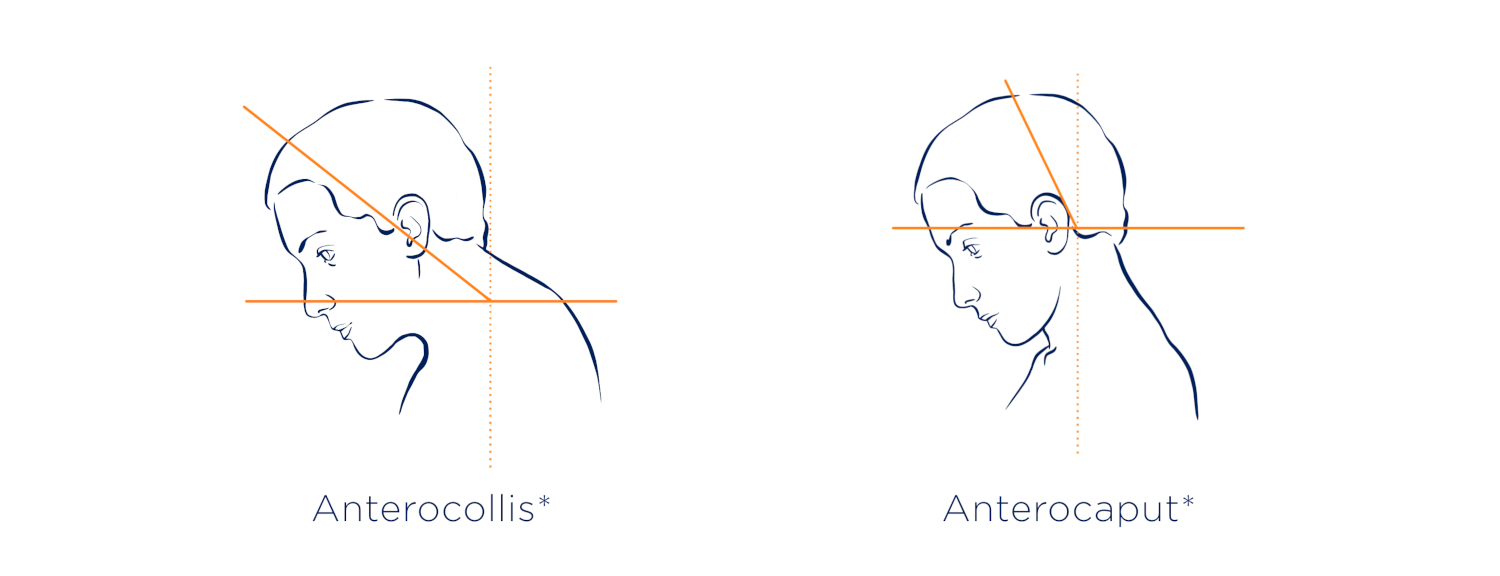
Beim Anterocollis neigen sich Kopf und Hals aufgrund der erhöhten Aktivität von Muskeln der Halswirbelsäule gemeinsam nach vorn.
Beim Anterocaput ist nur der Kopf nach vorn gebeugt, während der Hals weitgehend aufrecht bleibt.6
Überstreckungen (Neigung nach hinten): Retrocollis und Retrocaput
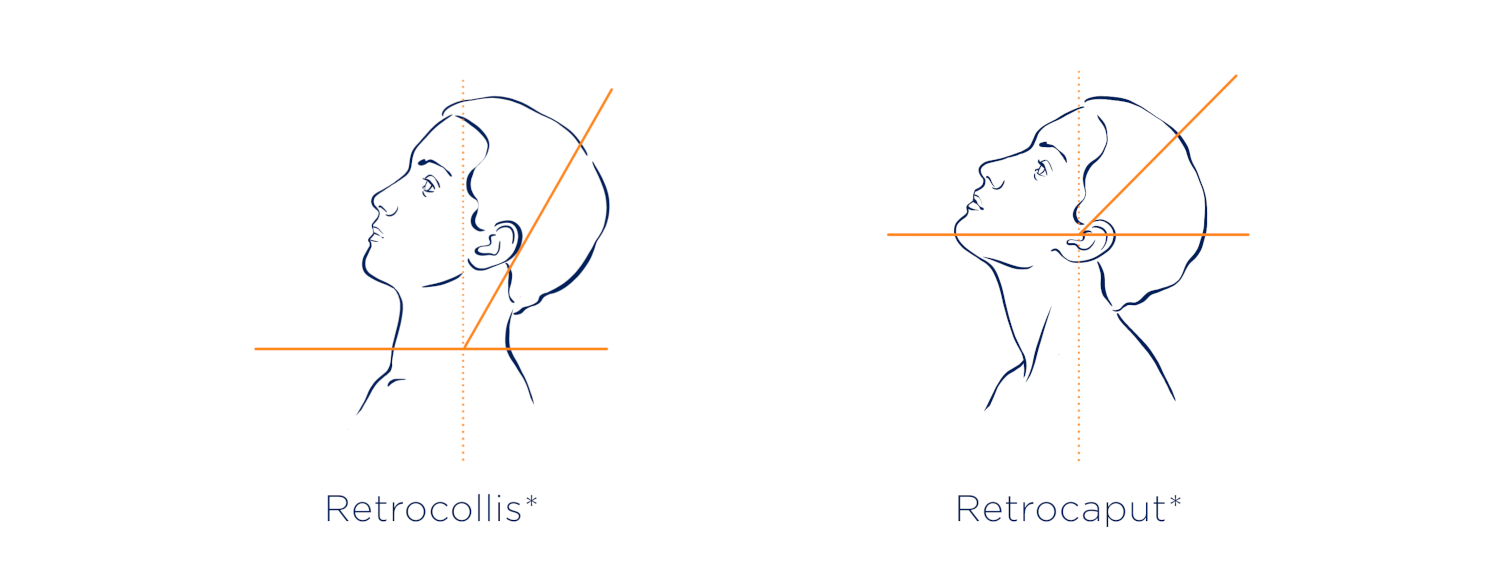
Bei manchen Betroffenen ist der Kopf unwillkürlich nach hinten geneigt. Entsteht die Bewegung überwiegend in der Halswirbelsäule, spricht man von einem Retrocollis. Kopf und Hals bewegen sich dabei gemeinsam nach hinten.
Liegt die Fehlstellung hingegen vor allem im Bereich der Kopfgelenke, handelt es sich um einen Retrocaput. Der Kopf ist nach hinten geneigt, während der Hals vergleichsweise aufrecht bleibt.6
In der Praxis weisen Betroffene ein relativ charakteristisches individuelles Bewegungsmuster auf, bei dem drehende, neigende oder beugende Komponenten – allein oder in Kombination – im Vordergrund stehen. Teilweise ist bei einer zervikalen Dystonie auch die Schultermuskulatur beteiligt.8
Tremor als Begleitsymptom
Etwa die Hälfte der Betroffenen entwickelt einen dystonen Tremor – ein rhythmisches oder unregelmäßiges, ruckartiges Zittern im Bereich von Kopf, Hals oder gelegentlich der oberen Extremitäten.8 Der Tremor kann bereits Jahre vor den anderen motorischen Symptomen auftreten1 und wird deshalb nicht immer als Teil einer zervikalen Dystonie erkannt.
Schmerzen und psychische Symptome
Die zervikale Dystonie geht häufig mit Schmerzen einher, die die Lebensqualität wesentlich beeinträchtigen können. Zwischen ca. 55 und 90 % der Patient*innen sind von stechenden oder brennenden Schmerzen im Hals-, Nacken- und Schulterbereich betroffen. Teilweise strahlen die Schmerzen in den Arm aus, überwiegend auf derjenigen Seite, in die der Kopf gedreht oder geneigt ist. Einige Betroffene berichten auch von einem Ziehen im Nacken oder Kopfschmerzen.9, 10 Die Beschwerden sind morgens oftmals geringer und steigern sich im Tagesverlauf.10
Analysen zeigen, dass Schmerzen bei zervikaler Dystonie nicht immer dem Ausmaß der motorischen Symptomatik entsprechen. Selbst bei ähnlichen Haltungsveränderungen beschreiben Betroffene mitunter sehr unterschiedliche Schmerzstärken.9
Studien weisen darauf hin, dass Schmerzen bei zervikaler Dystonie im Zusammenhang mit einem geringeren emotionalen Wohlbefinden und dem Auftreten psychischer Symptome wie Depressionen stehen. Dabei gehen stärkere Schmerzen mit ausgeprägteren depressiven Symptomen sowie Ängsten einher – unabhängig davon, wie schwer die motorischen Symptome ausfallen.10
Krankheitsverlauf bei zervikaler Dystonie
Der Verlauf einer zervikalen Dystonie kann unterschiedlich sein. In einer aktuellen Untersuchung bei Patient*innen mit idiopathischer zervikaler Dystonie zeigte sich, dass die Beschwerden nach Krankheitsbeginn in den ersten Jahren zunehmen können, bei vielen Betroffenen aber später über längere Zeit weitgehend stabil bleiben.11
Zuweilen kann es im Verlauf zu einer deutlichen Besserung oder sogar vorübergehenden Remission kommen. Eine vollständige und dauerhafte Beschwerdefreiheit wird jedoch nur selten beschrieben.12
Die Symptome können sich in seltenen Fällen im Krankheitsverlauf verändern, indem sie sich auf benachbarte Körperregionen ausbreiten.11, 13
Diagnostik
Treten unwillkürliche Bewegungen an Kopf und Hals oder eine auffällige Haltung in diesem Bereich auf, ist die erste Anlaufstelle die Hausärztin oder der Hausarzt. Von dort erfolgt in der Regel eine Überweisung an eine Neurologie-Praxis oder ein Spezialzentrum für neurologische Erkrankungen.
In einem ausführlichen Anamnese-Gespräch fragt die Fachärztin oder der Facharzt nach dem ersten Auftreten der Beschwerden, ob sich diese in Situationen wie z. B. beim Gehen, Stehen oder Liegen verändern und ob weitere Symptome bestehen. Informationen über vorliegende Erkrankungen, frühere Verletzungen, die Einnahme von Medikamenten oder bekannte Bewegungsstörungen in der Familie können ebenfalls Hinweise auf eine Dystonie liefern.6
Bei der anschließenden klinischen Untersuchung beobachtet die Ärztin oder der Arzt, wie sich Kopf und Hals in Ruhe und bei Bewegung verhalten und ob bestimmte Muskeln dauerhaft oder wiederholt unwillkürlich angespannt sind. Anhand typischer Bewegungsrichtungen – etwa Drehungen oder Neigungen – wird das Bewegungsmuster eingeordnet. Diese phänomenologische Beurteilung spielt eine zentrale Rolle bei der Diagnostik der zervikalen Dystonie.1, 6
Untersuchungen wie z.B. eine Magnetresonanztomographie (MRT) des Kopfes oder Bluttests dienen in erster Linie dazu, andere mögliche Ursachen für die Symptome auszuschließen. Empfohlen werden die Zusatzuntersuchungen vor allem dann, wenn die Beschwerden in einem frühen Lebensalter beginnen, untypische Merkmale aufweisen oder weitere neurologische Auffälligkeiten bestehen.3
Sensorische Tricks als diagnostischer Hinweis
Bei manchen Patient*innen verbessert sich die Kopfhaltung kurzzeitig durch eine leichte Berührung am Hals oder Gesicht, z. B. an Kinn oder Wange. Dieses Phänomen wird in der Neurologie als „geste antagoniste“ bezeichnet. Solche sensorischen Tricks gelten als typisches Merkmal einer zervikalen Dystonie und können die diagnostische Einschätzung unterstützen.1,6
Behandlungsmöglichkeiten bei zervikaler Dystonie
Die zervikale Dystonie ist nicht heilbar, aber gut behandelbar. Ziel der Therapie ist es, die unwillkürliche Muskelaktivität zu reduzieren, Schmerzen zu lindern und die Beweglichkeit sowie die Lebensqualität zu verbessern. Welche Behandlung im Einzelfall geeignet ist, richtet sich nach der individuellen Ausprägung der Beschwerden.
Medikamentöse Therapie mit Botulinumtoxin
Bei zervikaler Dystonie gilt die Behandlung mit Botulinumtoxin als Therapie der ersten Wahl. Wirksamkeit und Sicherheit des Wirkstoffs wurden in zahlreichen Studien nachgewiesen.1,4
Botulinumtoxin ist ein Eiweiß, das die Signalübertragung zwischen Nerven und Muskeln vorübergehend hemmt. Dadurch lässt sich die übermäßige Aktivität der betroffenen Muskeln gezielt reduzieren. Die Muskeln entspannen sich, unwillkürliche Bewegungen werden schwächer und Fehlhaltungen können sich verbessern.1,4,6
Die Behandlung erfolgt durch gezielte Injektionen direkt in diejenigen Muskeln, deren übermäßige Aktivität für die unwillkürlichen Bewegungen und Fehlhaltungen verantwortlich ist. Welche Muskeln zu behandeln sind und wie hoch die Dosis ausfällt, legt die Ärztin oder der Arzt nach einer gründlichen klinischen Untersuchung fest. Je nach individueller Situation können Verfahren wie Ultraschall oder Elektromyographie (EMG) eingesetzt werden, um die Injektionen präziser zu platzieren.4
Die Wirkung setzt typischerweise nach etwa einer Woche ein. Der maximale Effekt hält ungefähr vier Wochen an, die Gesamtwirkung im Durchschnitt rund zehn bis zwölf Wochen.1 Die Injektionen werden daher in der Regel im Abstand von etwa drei Monaten wiederholt. Neben der Verbesserung der motorischen Symptome zeigt Botulinumtoxin auch eine nachgewiesene Wirkung auf die Schmerzen. Patient*innen bemerken häufig bereits nach der ersten Behandlung eine spürbare Schmerzreduktion.6,10
Andere medikamentöse Behandlungen
Neben Botulinumtoxin-Injektionen können Medikamente in Tablettenform wie Anticholinergika, Baclofen oder Benzodiazepine eingesetzt werden. Bei manchen Patient*innen bewirken sie eine leichte Verbesserung der Symptome, sind einer Behandlung mit Botulinumtoxin aber deutlich unterlegen. Studien zeigen, dass Botulinumtoxin wirksamer ist und in der Regel besser vertragen wird.1,10 Aufgrund häufig auftretender Nebenwirkungen wie Müdigkeit, Konzentrationsstörungen oder Verstopfung werden die genannten Medikamente nur in Einzelfällen verordnet.6
Nicht-medikamentöse Maßnahmen
Physiotherapie kann die Behandlung mit Botulinumtoxin unterstützen. Sie ersetzt die Injektionen nicht, kann aber helfen, den Alltag besser zu bewältigen. Einige Studien zeigen, dass gezielte Übungen Schmerzen lindern und die Beweglichkeit verbessern können.14
Die Therapie wird individuell auf die vorliegenden Beschwerden abgestimmt. Oft stehen sanfte Bewegungsübungen, eine bewusste Haltungsschulung und Methoden zur Entspannung der Nacken- und Schultermuskulatur im Vordergrund. Ziel ist es, die Muskelspannung zu reduzieren, ungünstige Ausweichbewegungen zu vermeiden und den Umgang mit Fehlhaltungen zu erleichtern.15 Gute Ergebnisse entstehen meist dann, wenn die Physiotherapie regelmäßig erfolgt und die erlernten Übungen auch zu Hause durchgeführt werden.
Kinesio-Taping kann gegebenenfalls ergänzend zur Behandlung angewendet werden. Dabei kleben Therapeut*innen elastische, hautfreundliche Bänder auf Nacken- und Schulterbereich, um die Muskulatur zu entlasten. Eine kleine Studie zeigte, dass Dystonie-bedingte Schmerzen etwas reduziert werden konnten. Auf die motorischen Symptome hatte das Taping jedoch keine Wirkung.1
Für andere physikalische Maßnahmen liegen keine wissenschaftlichen Untersuchungen vor. Manche Patient*innen empfinden jedoch Wärmeanwendungen oder leichte Entspannungsübungen als wohltuend.14
Tiefe Hirnstimulation (THS) bei zervikaler Dystonie
Wenn die Botulinumtoxin-Therapie oder andere nicht-operative Behandlungen nicht ausreichend wirksam sind, kann bei Patient*innen mit ausgeprägter zervikaler Dystonie eine Tiefe Hirnstimulation (THS) in Betracht gezogen werden.1
Bei der THS werden feine Elektroden in Bereiche des Gehirns eingesetzt, die an der Bewegungssteuerung beteiligt sind. Ein kleines, unter der Haut liegendes Stimulationsgerät gibt elektrische Impulse ab, die die übermäßige Aktivität der betroffenen Netzwerke beeinflussen können. Dadurch lassen sich unwillkürliche Bewegungen und Fehlhaltungen abschwächen. Die Methode ist reversibel; das heißt, die Stimulation kann angepasst oder abgeschaltet werden.1,6 Ob die Tiefe Hirnstimulation im Einzelfall geeignet ist, wird in spezialisierten Zentren sorgfältig geprüft.
In seltenen Fällen kann ein älteres operatives Verfahren, die sogenannte selektive periphere Denervation, erwogen werden. Dabei werden bestimmte Nervenfasern, die überaktive Muskeln versorgen, durchtrennt. Diese Methode wird heute kaum noch eingesetzt.1
Auswirkungen auf den Alltag
Je nach Art und Ausprägung der Symptome kann die zervikale Dystonie mit einigen Herausforderungen im Alltag verbunden sein und die Lebensqualität betroffener Personen beeinträchtigen.
Alltägliche Tätigkeiten, die normalerweise kaum Aufmerksamkeit erfordern, können mehr Anstrengung kosten. Dazu zählen beispielsweise Zähneputzen oder Essen, aber auch Lesen oder das Arbeiten am Computer. Solche Aktivitäten gelingen nicht immer gleich gut und müssen mitunter langsamer, bewusster oder mit Pausen durchgeführt werden.
Wie gut sich das Berufsleben mit der Erkrankung vereinbaren lässt, hängt unter anderem von den individuellen Beschwerden, der Art der Tätigkeit und den Möglichkeiten zur Anpassung des Arbeitsalltags ab. Studien zeigen, dass insbesondere Schmerzen häufig stärker zur Einschränkung der Leistungsfähigkeit beitragen als die motorischen Symptome. Bei einem Teil der Betroffenen führen demnach anhaltende Schmerzen dazu, dass die berufliche Tätigkeit nur noch eingeschränkt oder nicht mehr ausgeübt werden kann und der Beruf aufgegeben wird.10
Neben funktionalen Beeinträchtigungen erleben Betroffene häufig Stigmatisierung. Aufgrund der unwillkürlichen Bewegungen oder auffälligen Kopfhaltungen sind Patient*innen mit neugierigen Blicken und unangemessenen Nachfragen konfrontiert und fühlen sich oft beobachtet, bewertet und missverstanden.
Diese Erfahrungen können psychisch stark belasten. Betroffene berichten von anhaltender Anspannung, Unsicherheit und dem Gefühl, sich ständig erklären zu müssen. In der Folge meiden sie bestimmte Situationen in der Öffentlichkeit oder ziehen sich komplett aus dem sozialen Leben zurück. Laut aktuellen Studien geht die Stigmatisierung bei zervikaler Dystonie mit erhöhtem psychischen Stress sowie mit Symptomen wie Depressionen oder Angst einher. Gleichzeitig wird eine verminderte Lebensqualität beschrieben – unabhängig davon, wie stark die motorischen Symptome ausgeprägt sind.10,16,17
Hilfe und Unterstützung für Betroffene und Angehörige
Mit den Belastungen der Erkrankung müssen Menschen mit zervikaler Dystonie und ihre Angehörigen nicht alleine bleiben. Neben der medizinischen Betreuung stehen verschiedene Unterstützungsangebote zur Verfügung.
Eine gute Anlaufstelle sind Patientenorganisationen und Selbsthilfegruppen. In Deutschland engagiert sich insbesondere die Deutsche Dystonie Gesellschaft (DDG) für Personen mit Dystonien. Sie stellt verlässliche Informationen zu Krankheitsbildern, neuen Therapien und Erkenntnissen der aktuellen Forschung bereit, vermittelt Adressen von Fachkliniken und Kontakte zu regionalen Selbsthilfegruppen. Der Austausch mit anderen Betroffenen wird von vielen als entlastend empfunden. Die Gespräche im geschützten Rahmen können helfen, eigene Erfahrungen einzuordnen, sich verstanden zu fühlen und neue Perspektiven im Umgang mit der Erkrankung zu erlangen. Auch Angehörige finden dort Rückhalt und Orientierung.
Bei starker seelischer Belastung kann eine psychotherapeutische Begleitung sinnvoll sein. Sie kann dabei unterstützen, mit innerer Anspannung, Ängsten oder depressiven Symptomen umzugehen und individuelle Bewältigungsstrategien zu entwickeln.
Sozialleistungen und finanzielle Unterstützung
Menschen mit schweren chronischen Erkrankungen haben in Deutschland Anspruch auf verschiedene staatliche Leistungen. Die Kosten für medizinische Behandlungen und therapeutische Anwendungen wie z. B. Physiotherapie werden bei ärztlicher Verordnung in der Regel von der Krankenkasse übernommen.18
Erschwert die Erkrankung das Berufsleben, kann zunächst geprüft werden, ob sich die Arbeitssituation entlastend gestalten lässt – etwa durch ergonomische Anpassungen oder organisatorische Lösungen wie flexiblere Arbeitszeiten oder veränderte Aufgabenbereiche. Ist dies nicht möglich oder ausreichend, können medizinische oder berufliche Rehabilitationsangebote in Betracht kommen. Eine medizinische Reha zielt darauf ab, Beschwerden zu lindern und den Umgang mit den Symptomen zu verbessern. Berufliche Rehamaßnahmen unterstützen Betroffene, ihre Erwerbstätigkeit fortzuführen oder neue berufliche Perspektiven zu entwickeln. Bei anhaltender und erheblicher Einschränkung der Arbeitsfähigkeit kann unter bestimmten Voraussetzungen eine teilweise oder vollständige Erwerbsminderungsrente infrage kommen. Ausführliche Informationen zu Reha und Erwerbsminderungsrente sind auf dem Online-Portal der Deutschen Rentenversicherung zu finden.
Da die sozialrechtlichen Regelungen sehr komplex sind, empfiehlt sich eine fachkundige Beratung. Sozialberatungsstellen und Patientenorganisationen unterstützen bei der Klärung von Ansprüchen und der Beantragung von Leistungen.
Häufige Fragen (FAQ) zur zervikalen Dystonie
Kann die zervikale Dystonie geheilt werden?
Eine Heilung im eigentlichen Sinne ist nach aktuellem Wissensstand nicht möglich. Die Symptome lassen sich jedoch in den meisten Fällen gut behandeln – insbesondere durch eine Botulinumtoxin-Therapie, die Fehlhaltungen, unwillkürliche Bewegungen und Schmerzen deutlich reduzieren kann. Ergänzend können physikalische Maßnahmen wie eine Physiotherapie zur Anwendung kommen.
Wirkt sich die zervikale Dystonie auf die Lebenserwartung aus?
Die zervikale Dystonie verkürzt die Lebenserwartung nicht. Es handelt sich um eine fokale (nur ein Körperteil betreffende) Bewegungsstörung, die zwar belastend sein kann, aber keine degenerative oder lebensverkürzende Erkrankung ist.6,8 Die Einschränkungen betreffen vor allem den Alltag, die Beweglichkeit und häufig auch das Schmerzempfinden. Bei schwer ausgeprägten Symptomen kann die Lebensqualität vermindert sein, die Lebenserwartung bleibt jedoch normal.
Ist die zervikale Dystonie erblich?
Eine familiäre Häufung kann vorkommen. Es gibt zahlreiche Hinweise auf genetische Faktoren, die bislang aber im Einzelfall meist nicht nachweisbar sind.
Kann die zervikale Dystonie wieder verschwinden?
In manchen Fällen kann sich die zervikale Dystonie im Verlauf vorübergehend oder deutlich zurückbilden. Dieses spontane Nachlassen der Symptome – eine sogenannte Remission – wird vor allem in den ersten Krankheitsjahren beobachtet, kommt insgesamt aber nur selten vor.
Eine anhaltende Besserung ist vor allem durch eine geeignete Behandlung möglich, insbesondere durch Botulinumtoxin-Injektionen, die bei vielen Patient*innen eine deutliche Symptomlinderung erreichen können.
Tritt bei zervikaler Dystonie immer ein Zittern auf?
Ein Tremor ist kein zwingendes Merkmal der Erkrankung. Bei einem Teil der Betroffenen zeigt sich ein unregelmäßiges Zittern von Kopf oder Hals, bei anderen stehen ausschließlich unwillkürliche Bewegungen, Fehlhaltungen und Schmerzen im Vordergrund.
Kann Stress die Symptome beeinflussen?
Betroffene mit zervikaler Dystonie berichten häufig, dass sich die Beschwerden unter Stress vorübergehend verstärken.Stress kann die Muskelanspannung erhöhen und dadurch unwillkürliche Bewegungen deutlicher hervortreten lassen. In ruhigeren Situationen lässt die Symptomverstärkung meist wieder nach.6
Fazit: Zervikale Dystonie verstehen und behandeln
- Die zervikale Dystonie ist eine neurologische Bewegungsstörung, bei der es zu unwillkürlichen Bewegungen und Fehlhaltungen von Kopf und Hals kommt. Häufig treten zusätzlich Schmerzen und ein dystoner Tremor (ein unwillkürliches Zittern im Kopf- oder Halsbereich) auf.
- Die Erkrankung ist nicht heilbar, lässt sich jedoch gut behandeln. Als Therapie der ersten Wahl gilt die Behandlung mit Botulinumtoxin. Sie kann die motorischen Symptome und Schmerzen lindern und wird ggfs. durch weitere medikamentöse und nicht-medikamentöse Maßnahmen ergänzt.
- Der Verlauf der Erkrankung ist unterschiedlich. Die Symptome stabilisieren sich meistens nach einer anfänglichen Zunahme, bei vielen Betroffenen kommt es zu einer deutlichen Besserung unter geeigneter Behandlung.
- Neben den körperlichen Beschwerden kann die zervikale Dystonie auch den Alltag, das Berufsleben und das psychische Befinden beeinflussen. Unterstützung durch Selbsthilfe, psychosoziale Angebote und sozialrechtliche Leistungen kann entlastend wirken.
- Eine frühzeitige fachärztliche Abklärung und individuell abgestimmte Behandlung sowie die Nutzung passender Unterstützungsangebote können dazu beitragen, den Alltag mit der Erkrankung besser zu bewältigen und die Lebensqualität betroffener Personen zu verbessern.
DAS KÖNNTE SIE INTERESSIEREN

Was ist Spastik?
Die Spastik ist eine häufige Folgeerscheinung von neurologischen Erkrankungen oder Verletzungen des zentralen Nervensystems …

Was ist ein Schlaganfall? Definition und Überblick
Ein Schlaganfall wird auch als Hirninfarkt oder in Medizinerkreisen als Apoplex bezeichnet…
Glossar
Anticholinergika
Medikamente, die die Wirkung des Botenstoffs Acetylcholin hemmen und die Muskulatur entspannen. Werden bei zervikaler Dystonie aufgrund häufiger Nebenwirkungen nur selten eingesetzt.
Baclofen
Muskelrelaxans. Kann eine erhöhte Muskelanspannung lindern, ist jedoch weniger wirksam als Botulinumtoxin und wird daher nur selten eingesetzt.
Basalganglien
Kernkomplexe unterhalb der Großhirnrinde, die u.a. für die Kontrolle von Bewegungen zuständig sind.
Benzodiazepine
Beruhigend und muskelentspannend wirkende Medikamente. Können zur Linderung dystoner Symptome beitragen, werden jedoch aufgrund von Nebenwirkungen und Gewöhnungspotenzial nur zurückhaltend eingesetzt.
Collum–Caput-Klassifikation
System zur Beschreibung der Bewegungsmuster bei zervikaler Dystonie. Die Klassifikation hilft dabei, geeignete Muskeln für die Botulinumtoxin-Injektion auszuwählen.
Elektromyographie (EMG)
Neurologisches Untersuchungsverfahren, bei dem elektrische Aktivität im Muskel gemessen wird. Bei der Botulinumtoxin-Therapie kann EMG eingesetzt werden, um überaktive Muskeln präzise anzusteuern.
Fokal
Bezeichnet eine Störung, die auf nur einen Körperbereich begrenzt ist. Bei der zervikalen Dystonie ist das die Hals- und Nackenmuskulatur.
Geste antagoniste (sensorischer Trick)
Eine leichte Berührung, z. B. an Kinn oder Wange, die bei manchen Menschen die Fehlhaltung oder unwillkürlichen Bewegungen kurzzeitig abschwächen kann. Dieses Phänomen gilt als typisches Merkmal einer Dystonie.
Idiopathisch
Bezeichnung für Erkrankungen, deren Ursache nicht eindeutig bekannt ist. Die meisten zervikalen Dystonien gelten als idiopathisch.
Kontraktion
Aktives Zusammenziehen von Muskeln.
Magnetresonanztomographie (MRT)
Bildgebendes Verfahren, das mithilfe von Magnetfeldern präzise Aufnahmen des Gehirns oder anderer Körperteile erstellt. Bei zervikaler Dystonie dient es vor allem dazu, andere neurologische Ursachen auszuschließen.
Motorischer Kortex
Bereich der Großhirnrinde, der Bewegungen plant und steuert. Veränderungen im Zusammenspiel mit anderen Bewegungsnetzwerken können zu Dystonien beitragen.
Remission
Deutliches oder vollständiges Nachlassen von Krankheitssymptomen. Bei zervikaler Dystonie kommt es nur bei einem kleinen Teil der Betroffenen zu einer spontanen Remission.
Selektive periphere Denervation
Operatives Verfahren, bei dem bestimmte Nervenfasern, die überaktive Muskeln versorgen, durchtrennt werden. Wird heutzutage nur noch selten angewendet.
Tremor
Unwillkürliches Zittern eines Körperteils. Bei zervikaler Dystonie betrifft der Tremor häufig Kopf oder Hals und kann zusammen mit Fehlhaltungen auftreten.
Tiefe Hirnstimulation (THS)
Operatives Behandlungsverfahren, bei dem Elektroden in bestimmte Bereiche des Gehirns eingesetzt werden. Durch schwache elektrische Impulse kann die übermäßige Aktivität in Bewegungsnetzwerken beeinflusst werden.
Ultraschall (Sonografie)
Bildgebendes Verfahren, das mithilfe von Schallwellen Strukturen im Körper sichtbar macht. Bei Botulinumtoxin-Injektionen kann Ultraschall helfen, die Zielmuskeln genauer anzusteuern.
Zentrales Nervensystem (ZNS)
Umfasst Gehirn und Rückenmark. Bewegungsstörungen wie Dystonien entstehen durch Veränderungen in der Verarbeitung und Steuerung von Bewegungsimpulsen im ZNS.
Quellen
- Ip, CW; Bäumer, T; Ceballos-Baumann, A; Deutsche Gesellschaft für Neurologie (Hrsg.). 2021. „Dystonie, S1-Leitlinie“. In Leitlinien für Diagnostik und Therapie in der Neurologie. https://register.awmf.org/assets/guidelines/030-039l_S1_Dystonie_2021-05.pdf. Zuletzt abgerufen am 05.01.2026.
- Kilic‐Berkmen, Gamze, Sarah Pirio Richardson, Joel S. Perlmutter, et al. 2022. „Current Guidelines for Classifying and Diagnosing Cervical Dystonia: Empirical Evidence and Recommendations“. Movement Disorders Clinical Practice 9 (2): 183–90. https://doi.org/10.1002/mdc3.13376.
- Weise, David, und Sebastian Paus. 2022. „Dystonien: Diagnostische und therapeutische Herausforderungen“. Neurologie up2date 05 (04): 341–58. https://doi.org/10.1055/a-1011-6848.
- Bäumer, Tobias, und Max Borsche. 2021. „Behandlung der Zervikalen Dystonie mit Botulinumtoxin – Schritt für Schritt“. Neurologie up2date 04 (03): 227–34. https://doi.org/10.1055/a-1319-3333.
- Medina, Alex, Christelle Nilles, Davide Martino, Catherine Pelletier, and Tamara Pringsheim. 2022. „The Prevalence of Idiopathic or Inherited Isolated Dystonia: A Systematic Review and Meta‐Analysis“. Movement Disorders Clinical Practice 9 (7): 860–68. https://doi.org/10.1002/mdc3.13524.
- Reichel, Gerhard, Christoph Kamm, Jun Suk Kang, u. a. 2018. „Zervikale Dystonien“. Fortschritte der Neurologie · Psychiatrie 86 (06): 368–86. https://doi.org/10.1055/s-0043-107834.
- Rajput, Alex, and Eric Noyes. 2024. Cervical Dystonia. Bd. 2024. MSD Manual. https://www.msdmanuals.com/professional/neurologic-disorders/movement-and-cerebellar-disorders/cervical-dystonia. Zuletzt abgerufen am 05.01.2026.
- Albanese, Alberto, Kailash P. Bhatia, Francisco Cardoso, et al. 2023. „Isolated Cervical Dystonia: Diagnosis and Classification“. Movement Disorders 38 (8): 1367–78. https://doi.org/10.1002/mds.29387.
- Rosales, Raymond L., Lorraine Cuffe, Benjamin Regnault, and Richard M. Trosch. 2021. „Pain in Cervical Dystonia: Mechanisms, Assessment and Treatment“. Expert Review of Neurotherapeutics 21 (10): 1125–34. https://doi.org/10.1080/14737175.2021.1984230.
- Hamami, Feline, und Tobias Bäumer. 2024. „Schmerzen bei zervikaler Dystonie“. Der Schmerz 38 (1): 41–47. https://doi.org/10.1007/s00482-024-00790-5.
- Dressler, Dirk, Bruno Kopp, Lizhen Pan, and Fereshte Adib Saberi. 2024. „The Natural Course of Idiopathic Cervical Dystonia“. Journal of Neural Transmission 131 (3): 245–52. https://doi.org/10.1007/s00702-023-02736-0.
- Mainka, Tina, Roberto Erro, John Rothwell, Andrea A. Kühn, Kailash P. Bhatia, and Christos Ganos. 2019. „Remission in Dystonia – Systematic Review of the Literature and Meta-Analysis“. Parkinsonism & Related Disorders 66 (September): 9–15. https://doi.org/10.1016/j.parkreldis.2019.02.020.
- Berman, Brian D, Christopher L Groth, Stefan H Sillau, et al. 2020. „Risk of Spread in Adult-Onset Isolated Focal Dystonia: A Prospective International Cohort Study“. Journal of Neurology, Neurosurgery & Psychiatry 91 (3): 314–20. https://doi.org/10.1136/jnnp-2019-321794.
- Loudovici-Krug, Dana, Steffen Derlien, Norman Best, and Albrecht Günther. 2022. „Physiotherapy for Cervical Dystonia: A Systematic Review of Randomised Controlled Trials“. Toxins 14 (11): 784. https://doi.org/10.3390/toxins14110784.
- Derlien, Steffen, und Dana Loudovici-Krug. 2021. „Zervikale Dystonie – Physiotherapie als additive Behandlung“. physiopraxis 19 (07/08): 34–37. https://doi.org/10.1055/a-1494-2176.
- Gowling, Helen, Fiadhnait O’Keeffe, and Fiona J R Eccles. 2024. „Stigma, Coping Strategies, Distress and Wellbeing in Individuals with Cervical Dystonia: A Cross-Sectional Study“. Psychology, Health & Medicine 29 (7): 1313–30. https://doi.org/10.1080/13548506.2024.2305172.
- Maxwell-Scott, Melanie, Fiadhnait O’Keeffe, and Fiona Jr Eccles. 2025. „Navigating the Social World with Neck Dystonia: An Interpretative Phenomenological Analysis“. Journal of Health Psychology 30 (10): 2719–30. https://doi.org/10.1177/13591053241286131.
- BMG. 2025. „Heilmittel“. https://www.bundesgesundheitsministerium.de/heilmittel.html. Zuletzt abgerufen am 05.01.2026.





