Spastik behandeln: Moderne Therapieformen im Überblick
Spastik ist eine häufige Folge neurologischer Erkrankungen und Schädigungen des zentralen Nervensystems (ZNS). Kennzeichnend sind eine erhöhte Muskelanspannung und ausgeprägte Muskelsteifheit, unwillkürliche Zuckungen, schmerzhafte Muskelkrämpfe und Bewegungseinschränkungen.1 Je nach Ausmaß und Verteilung können die Symptome alltägliche Aktivitäten erheblich beeinträchtigen. Zur Behandlung stehen heute verschiedene Therapie-Optionen zur Verfügung, mit denen Beschwerden und funktionelle Einschränkungen verringert, Komplikationen vermieden und die Lebensqualität verbessert werden können. Alle Therapien zielen auf die Reduktion der Symptome, eine Beseitigung der zu Grunde liegenden Störung des ZNS ist derzeit nicht möglich.
Inhaltsverzeichnis
Spastik-Therapie erklärt: Grundprinzipien und Zielsetzung
Bei Spastik gibt es keine Standardtherapie, die bei allen Patient*innen gleichermaßen angewendet wird. Stattdessen steht ein Therapieansatz im Vordergrund, der die jeweilige Ursache, Art und Schwere der Symptome einschließlich der funktionellen Einschränkungen berücksichtigt und individuell auf die betroffene Person abgestimmt ist.1
Diagnostik als Grundlage der Therapie
Spastik kann sich bei jedem Menschen anders äußern. Vor der Therapie erfolgt deshalb eine gründliche Beurteilung der jeweiligen Situation, das sogenannte Assessment. Die Einschätzung erfolgt im Rahmen neurologischer Untersuchungen und umfasst insbesondere folgende Aspekte:1
- Ursache der Spastik, z. B. Schlaganfall, Multiple Sklerose, Rückenmarksschädigung
- Ausmaß der erhöhten Muskelanspannung
- Verteilung der Spastik, z.B. an einem Körperteil oder mehreren Regionen
- Betroffene Muskelgruppen und Gelenke
- Begleitsymptome wie Schmerzen und Muskelkrämpfe
- Bewegungseinschränkungen durch Muskelverkürzungen oder Gelenkversteifungen
- Hinweise auf drohende Komplikationen wie Fehlhaltungen, Kontrakturen oder Druckgeschwüre (Dekubitus).
Für die Therapieentscheidung ist jedoch nicht allein der klinische Befund ausschlaggebend, sondern auch, ob und welche Konsequenzen für den Alltag bestehen. Dazu zählen beispielsweise Einschränkungen der Mobilität, der selbstständigen Lebensführung, im Berufsleben und bei sozialer Teilhabe. Zudem kann die Spastik auch die Versorgung pflegebedürftiger Menschen erschweren. Dieses Zusammenspiel aus medizinischer Beurteilung und funktioneller Bedeutung bildet die Grundlage für die weitere Therapieplanung.1,2
Festlegung von Zielen der Spastik-Therapie
Auf Basis des Assessments werden gemeinsam mit der betroffenen Person realistische Therapieziele definiert. Sie orientieren sich daran, welche Beschwerden und Einschränkungen im Alltag als besonders relevant erlebt werden. Maßgeblich für die Zielsetzung ist die Verbesserung der Lebensqualität: Entscheidend ist nicht, was theoretisch möglich wäre, sondern ob eine Behandlung zu einer spürbaren Entlastung und konkreten Verbesserungen im Alltag führt.2
Typische Therapieziele sind
- Reduktion von Schmerzen und Muskelkrämpfen
- Verbesserung und Wiedergewinnung der Beweglichkeit, z.B. beim Gehen und Stehen
- Erhalt oder Förderung der Selbstständigkeit bei alltäglichen Aktivitäten wie An- und Auskleiden, Körperpflege oder Essen
- Erleichterung von Pflegemaßnahmen, etwa bei Lagerung und Positionswechseln
- Vorbeugung von Komplikationen
Die Therapieziele werden regelmäßig überprüft und bei Bedarf angepasst, um aktuellen Anforderungen und Lebensumständen gerecht zu werden.
Multimodale Spastik-Behandlung: Kombination mehrerer Therapien
Die Behandlung umfasst in der Regel mehrere Therapieformen, um die unterschiedlichen Aspekte der Spastik – etwa eine erhöhte Muskelspannung, Bewegungseinschränkungen und Schmerzen – parallel zu adressieren. Je nach individueller Situation werden beispielsweise Bewegungstherapie, der Einsatz von Hilfsmitteln, medikamentöse Behandlungen oder – in ausgewählten Fällen – invasive Verfahren kombiniert. Dieser multimodale Ansatz ermöglicht, unterschiedliche Wirkmechanismen zu nutzen und die angestrebten Therapieziele besser zu erreichen als mit nur einer einzelnen Maßnahme.1
Interdisziplinäre Zusammenarbeit in der Spastik-Therapie
Therapieentscheidung, Behandlung und regelmäßige Verlaufskontrollen erfolgen im Idealfall in einem multiprofessionellen Team. Daran können u.a. Hausärzt*innen, Neurolog*innen, Chirurg*innen und Pflegefachkräfte beteiligt sein sowie erfahrene Physio- und Ergotherapeut*innen und Orthopädietechniker*innen.1,2 Durch eine enge Zusammenarbeit der Fachpersonen kann gewährleistet werden, dass die verschiedenen Therapiebausteine aufeinander abgestimmt sind und Veränderungen der Situation betroffener Personen im weiteren Verlauf zeitnah berücksichtigt werden.
Spastik behandeln ohne Medikamente
Nicht-medikamentöse Maßnahmen wie z. B. Ergo- und Physiotherapie (mit und ohne Geräte) bilden in der Regel die Grundlage der Spastik-Behandlung. Sie dienen dazu, Beweglichkeit zu erhalten oder zu verbessern, funktionelle Fähigkeiten zu fördern und möglichen Folgeschäden vorzubeugen.1
Physiotherapie
Physiotherapie fördert vor allem aktive motorische Funktionen. Trainiert werden Bewegungen, die im Alltag eine Rolle spielen – etwa Aufstehen, Gehen oder Greifen. Durch gezieltes Üben können die Bewegungsabläufe sicherer und koordinierter werden. Der Therapieplan wird individuell auf die jeweilige Person zugeschnitten. Je nach Ausgangslage geht es dabei entweder um den Wiederaufbau verlorener Fähigkeiten oder den Erhalt vorhandener Funktionen.2
Ist aktive Bewegung nur eingeschränkt möglich, werden vorwiegend passive Techniken angewendet, z.B. behutsames Bewegen von Gelenken durch erfahrene Therapeut*innen, Dehnen verkürzter Muskeln sowie gezielte Lagerung. Auf diese Weise sollen Beweglichkeit erhalten, Schmerzen reduziert und Fehlstellungen oder dauerhafte Bewegungseinschränkungen verhindert werden.2,3,4 Sie ersetzen nicht das funktionelle Training, können dieses jedoch vorbereiten und begleiten – insbesondere bei ausgeprägter Spastik.
Zusätzlich können geräteunterstützte Verfahren wie Laufbandtraining oder Gangroboter eingesetzt werden.1,3 Studien zeigen, dass bei nicht gehfähigen Schlaganfall-Patient*innen ein Roboter-gestütztes Gangtraining in Kombination mit Physiotherapie in den ersten Monaten nach dem Schlaganfall zur Wiedererlangung der Gehfähigkeit beitragen kann.5 Bei gehfähigen Personen konnten durch Laufbandtraining Geschwindigkeit und Ausdauer beim Gehen verbessert werden.6
Querschnittgelähmte Menschen kann im Rahmen der gerätegestützten Physiotherapie ein motorisiertes zyklisches Beintraining unterstützen: Beim Passive Leg Cycling werden die Beine automatisch in einer gleichmäßigen Tretbewegung geführt, ohne dass die Betroffenen aktiv Kraft aufbringen müssen. Dieses Verfahren wird vor allem angewendet, wenn aktive Bewegungen nicht möglich sind, um den spastisch erhöhten Muskeltonus zu reduzieren und das passive Bewegungsausmaß der Gelenke zu erhalten.7
Versorgung mit Hilfsmitteln
Neben therapeutischen Maßnahmen können bei Spastik auch orthopädische Hilfsmittel verordnet werden:
- Orthesen oder Schienen (auch „Splints“ genannt) dienen dazu, betroffene Gliedmaßen über einen längeren Zeitraum in einer bestimmten Stellung zu lagern, um verkürzte Muskeln zu dehnen und weiteren Fehlstellungen entgegenzuwirken – insbesondere dann, wenn eine ausreichende aktive Bewegung der betroffenen Körperabschnitte nicht möglich ist.1
- Beim seriellen Casting wird ein Gelenk, z. B. das Sprunggelenk, wiederholt mit einem Gips oder festen Verband in einer korrigierenden Stellung fixiert, um die passive Beweglichkeit zu verbessern und weiteren Verkürzungen von Sehnen, Bändern und Muskeln entgegenzuwirken. Das Verfahren wird zeitlich begrenzt unter enger fachlicher Kontrolle durchgeführt. Häufig erfolgt es in Kombination mit anderen Therapien und wird im Anschluss durch eine Schienenversorgung ergänzt, um den erzielten Bewegungsspielraum zu erhalten.1
- Beim Kinesiotaping werden elastische Klebebänder auf der Haut angebracht. Die Methode kann bei Schlaganfall-Patient*innen mit Schulterschmerzen infolge einer Subluxation, einer teilweisen Ausrenkung des Schultergelenks, erwogen werden.1
Bei Gangauffälligkeiten können individuell angefertigte orthopädische Einlagen und Schuhe den Stand stabilisieren, Fehlbelastungen reduzieren und das Gehen sicherer machen. Gehhilfen wie Gehstöcke oder Rollatoren unterstützen die Fortbewegung bei Einschränkungen von Gleichgewicht, Kraft oder Koordination und tragen zur Sturzvermeidung und dem Erhalt der Mobilität bei. Bei Beeinträchtigungen der Arm- und Handfunktion können Hilfsmittel wie Greifzangen, Anziehhilfen oder spezielles Besteck alltägliche Aktivitäten erleichtern und eine selbstständige Lebensführung unterstützen.
Bei ärztlicher Verordnung werden die Kosten für Hilfsmittel im Allgemeinen von der Krankenkasse vollständig oder teilweise übernommen.8
Ergotherapie
Die Ergotherapie setzt dort an, wo spastische Einschränkungen alltägliche Tätigkeiten erschweren, etwa Anziehen, Körperpflege, Essen, Aufgaben im Haushalt oder Schreiben. Patient*innen erlernen konkrete Techniken, um die Aktivitäten trotz eingeschränkter Beweglichkeit oder erhöhter Muskelanspannung leichter bewältigen zu können. Gleichzeitig wird daran gearbeitet, ungünstige Ausweichbewegungen zu vermeiden.
Zur Ergotherapie gehört auch die Beratung und Anleitung im Umgang mit Hilfsmitteln. Deren Anwendung wird geübt und in tägliche Routinen eingebunden, um Abläufe zu vereinfachen und die Selbstständigkeit zu fördern.
Weitere physikalische Therapien zur Behandlung der Spastik
Verfahren wie Elektrostimulation, Vibrationstherapie oder Stoßwellentherapie können als Ergänzung in das bestehende Therapiekonzept eingebettet werden.1,3 Welche Methode sinnvoll ist, hängt vom Befund und der zugrunde liegenden Erkrankung ab.
Bei der Elektrostimulation werden schwache elektrische Impulse über Elektroden auf der Haut abgegeben. Die transkutane elektrische Nervenstimulation (TENS) kann bei spastischen Beschwerden der unteren Extremitäten nach einem Schlaganfall angewendet werden, um die erhöhte Muskelanspannung zu reduzieren. Bei der funktionellen Elektrostimulation (FES) werden Muskeln gezielt aktiviert, um Bewegungen zu unterstützen, zum Beispiel im Rahmen von Geh- oder Bewegungstraining. Bei ausgeprägter Tonuserhöhung kann Elektroakupunktur an Arm oder Bein die Behandlung ergänzen. Elektrostimulation kommt im Einzelfall auch bei Multipler Sklerose und Querschnittlähmung infrage.1,3
Bei der Vibrationstherapie wird der gesamte Körper oder ein bestimmter Bereich in Schwingungen versetzt. Die fokale Vibration kann nach Schlaganfall zur Behandlung der Muskulatur an den oberen Extremitäten eingesetzt werden, während die Ganzkörpervibration auf eine Reduzierung der Spastik und Verbesserung von Beweglichkeit und Gleichgewicht der unteren Extremitäten abzielt. Die Vibrationstherapie kann auch bei Querschnittlähmung in Betracht kommen.1
Bei der extrakorporalen Stoßwellentherapie (ESWT) werden kurze, energiereiche Schallimpulse von außen auf die betroffene Muskulatur übertragen. Ziel ist eine Verringerung der erhöhten Muskelspannung und Verbesserung der passiven Beweglichkeit betroffener Gelenke. Die Stoßwellentherapie wird insbesondere nach Schlaganfall angewendet, wenn eine ausgeprägte Spastik mit Bewegungseinschränkungen besteht, etwa zur Unterstützung von Bewegungstherapie oder Lagerungsmaßnahmen.1
Eigentraining bei Spastik: Was Betroffene selbst tun können
Regelmäßiges Heimtraining ist ein wichtiger Bestandteil der Spastik-Behandlung, um die Beweglichkeit zu verbessern und Folgeschäden zu vermeiden.1,2 Betroffene Personen erhalten in der Regel eine Anleitung durch behandelnde Physio- oder Ergotherapeut*innen, die zeigen, welche Übungen geeignet sind und wie sie zu Hause korrekt und sicher umgesetzt werden.
Das Übungsprogramm wird auf die individuellen Fähigkeiten, Bedürfnisse und Belastungsgrenzen abgestimmt und kann neben sanften Dehnübungen auch aktive Bewegungsformen enthalten. Ist die eigenständige Bewegung nicht möglich, steht eine entlastende Lagerung betroffener Körperbereiche im Vordergrund.
Entscheidend ist nicht die Intensität des Heimtrainings, sondern dass es regelmäßig – möglichst täglich – durchgeführt wird. Zwischen den Übungseinheiten sollten dem Körper ausreichend Ruhepausen gegönnt werden, um eine Überlastung zu vermeiden.
Da sich Beschwerden, Belastbarkeit und Alltagssituationen verändern können, wird das Übungsprogramm regelmäßig überprüft und angepasst. Therapeut*innen unterstützen dabei, das Eigentraining weiterzuentwickeln und an neue Anforderungen anzupassen.
Medikamentöse Therapie-Optionen bei Spastik
Mit Medikamenten soll die Spastik behandelt werden, wenn die beschriebenen konservativen Maßnahmen alleine nicht ausreichend wirken. Zur Verfügung stehen verschiedene Wirkstoffe. Die Auswahl der geeigneten medikamentösen Therapie richtet sich vor allem nach der Verteilung der Spastik am Körper.1
Dabei unterscheidet man in der Medizin im Wesentlichen diese Verteilungsmuster:1
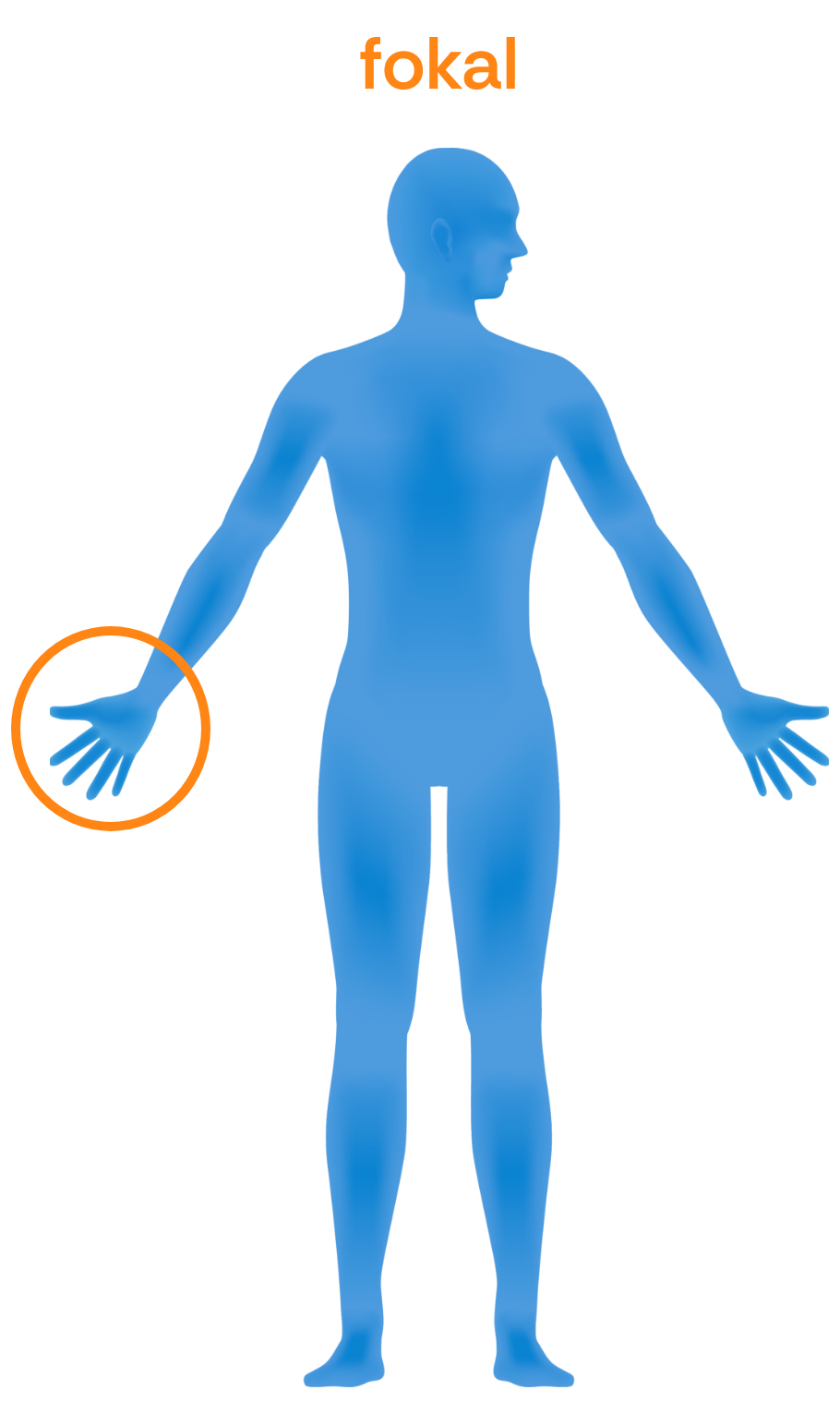
Fokale Spastik: Die spastischen Symptome betreffen ein oder zwei nebeneinander liegende Gelenke, z.B. Handgelenk und Finger
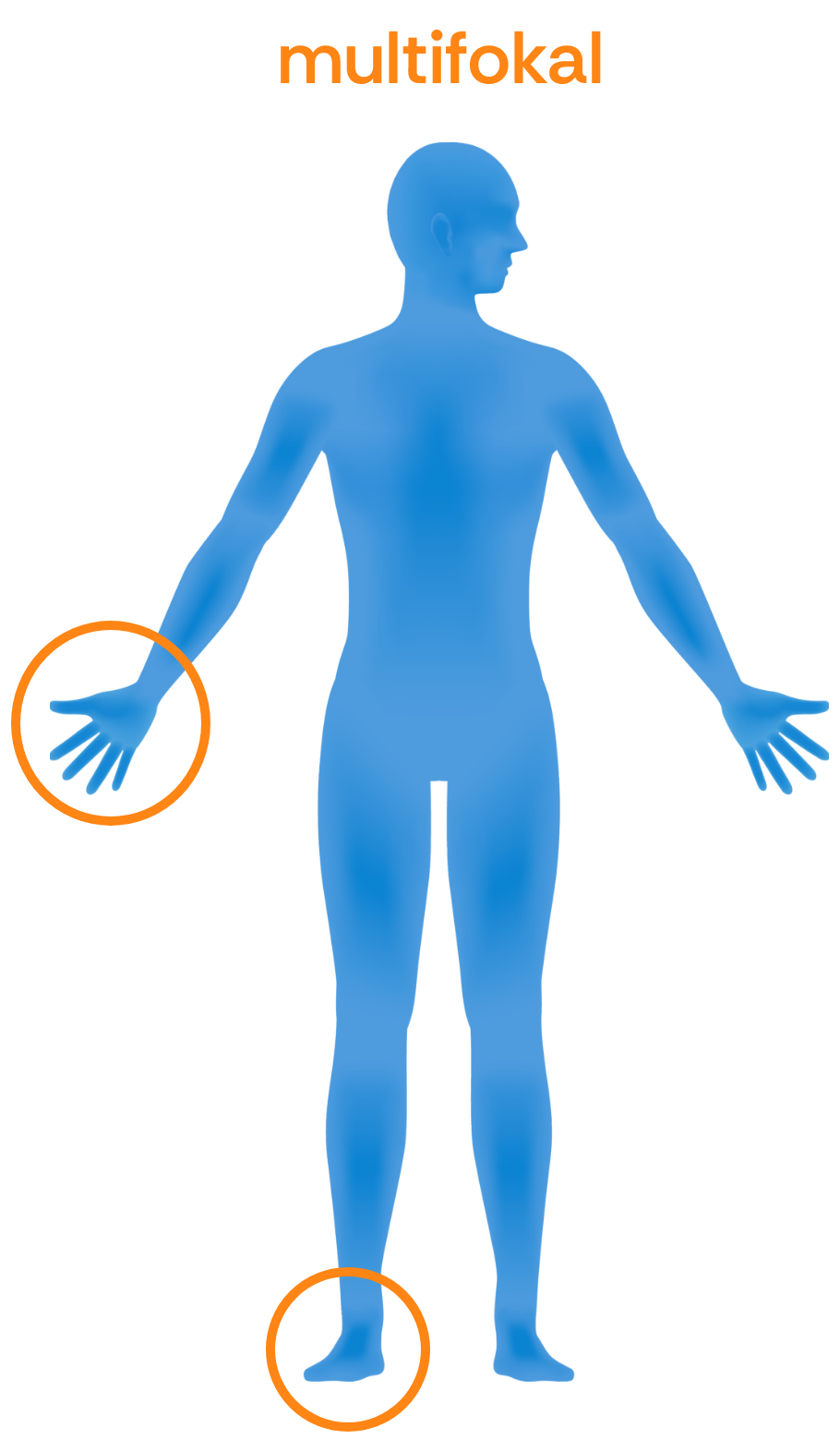
Multifokale Spastik: Mehrere voneinander getrennte Körperabschnitte sind betroffen, etwa eine Hand und ein Fuß.
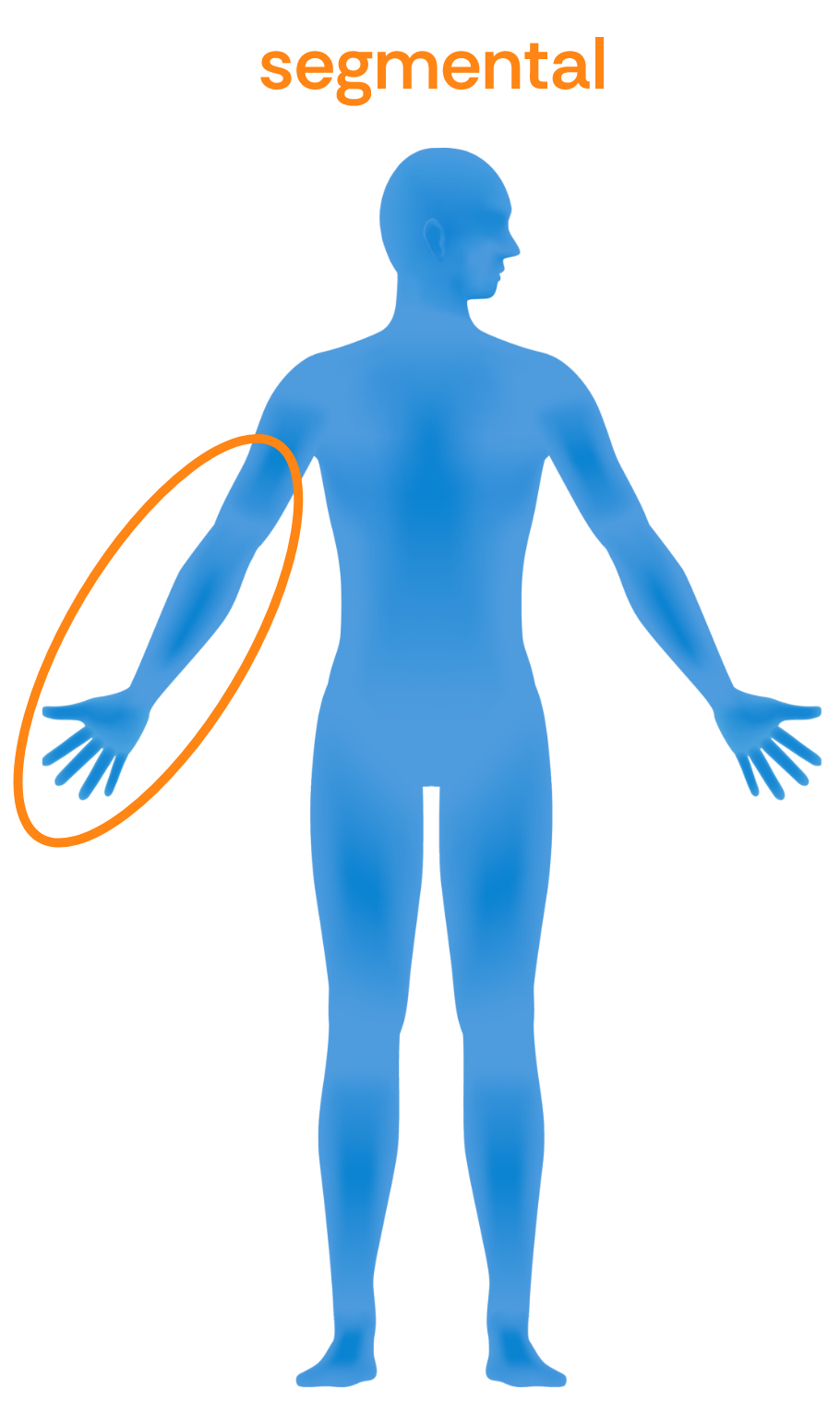
Segmentale Spastik: Umfasst mehrere nebeneinander liegende Gelenke, zum Beispiel ein Arm oder ein Bein.
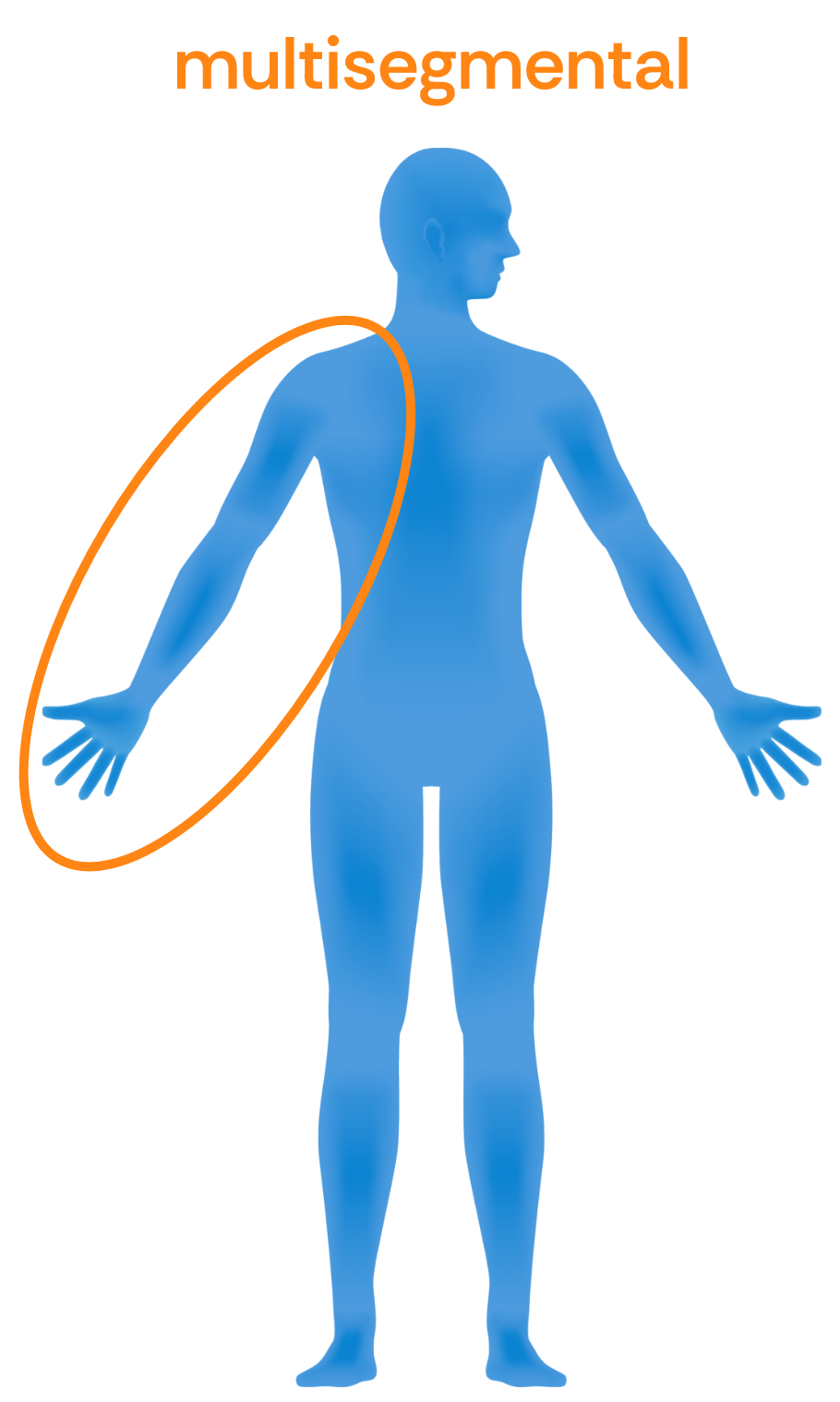
Multisegmentale Spastik: Betrifft zwei Extremitäten, z.B. Arm und Bein, oder eine Extremität und den angrenzenden Rumpf, z.B. Arm und Schulter oder Bein und Becken.
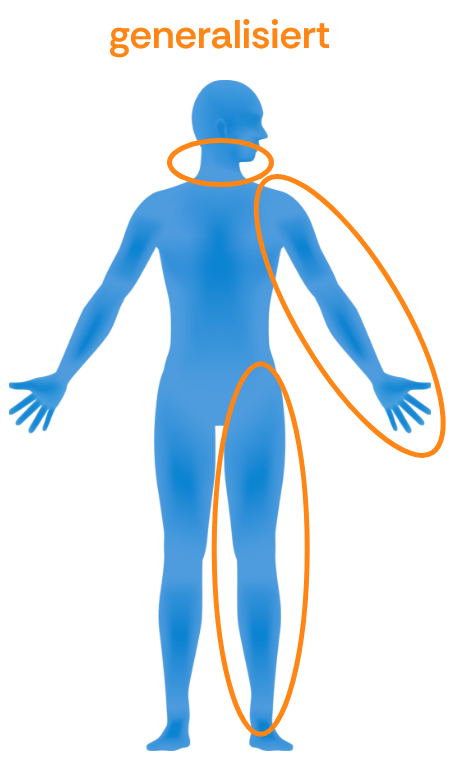
Generalisierte Spastik: Betrifft mehr als zwei Extremitäten und ggfs. den Rumpf.
Da die Spastik nicht heilbar ist, steht die Verbesserung der Lebensqualität im Vordergrund der medikamentösen Behandlung. Daher werden die zu erwartende Wirkung und mögliche Nebenwirkungen sorgfältig gegeneinander abgewogen.
Injektionen mit Botulinumtoxin
Bei fokaler, multifokaler und segmentaler Spastik gilt die Injektionsbehandlung mit Botulinumtoxin A, kurz BoNT A, als Therapie der ersten Wahl. Aufgrund des besseren Nutzen-Risiko-Verhältnisses wird sie vor der Anwendung oraler Antispastika empfohlen.1
Botulinumtoxin ist ein Wirkstoff, der die übermäßige Aktivierung eines Muskels vorübergehend dämpft, indem er die Signalübertragung zwischen Nerv und Muskel unterbricht. Dadurch wird die überaktive Muskulatur gezielt entspannt, Verkrampfungen und unwillkürliche Bewegungen können reduziert werden. Häufig werden auch spastikbedingte Schmerzen gemindert.1,3
Botulinumtoxin wird mit einer feinen Nadel direkt in die betroffenen Muskeln injiziert. Welche Muskeln adressiert werden, wird zuvor in einer Analyse des individuellen Spastikmusters und der funktionellen Einschränkungen im Alltag ermittelt. Für eine präzise Platzierung der Injektionen können Kontrolltechniken wie Ultraschall, Elektrostimulation oder Elektromyographie (EMG) zum Einsatz kommen.1,3
Die Wirkung setzt im Allgemeinen nach wenigen Tagen ein und hält etwa drei Monate, teilweise auch länger an.9,10 Bei nachlassender Wirkung ist eine erneute Behandlung – frühestens nach 12 Wochen – möglich.
Zur Verstärkung der muskelentspannenden Wirkung können individuell ausgewählte Maßnahmen wie Ergo- und Physiotherapie mit strukturierten Dehnübungen, der Einsatz von Orthesen und Casts, Stoßwellentherapie, Elektrostimulation oder elektromechanisches Gangtraining einbezogen werden.1
Botulinumtoxin kann ergänzend zu anderen medikamentösen Therapien auch bei multisegmentaler und generalisierter Spastik angewendet werden, sofern einzelne Muskelgruppen gezielt behandelt werden sollen.1
Orale Antispastika
Antispastika in Tablettenform werden nur verordnet, wenn nicht-medikamentöse Maßnahmen und eine lokale Injektionstherapie nicht ausreichen, um die Spastizität zu kontrollieren. Sie kommen insbesondere bei multisegmentaler oder generalisierter Spastik in Betracht.1,2
Die gebräuchlichsten Wirkstoffe sind Baclofen und Tizanidin.1,3 Beide wirken im zentralen Nervensystem und beeinflussen die Muskelspannung nicht nur lokal, sondern im gesamten Körper. Dadurch kann sich die Muskelspannung insgesamt verringern – auch in Bereichen, die funktionell wichtig sind.
Aufgrund der systemischen Wirkung können unerwünschte Nebenwirkungen wie Müdigkeit, Benommenheit oder eine allgemeine Muskelschwäche auftreten. Nutzen und mögliche Risiken müssen deshalb sorgfältig gegeneinander abgewogen werden. Um Nebenwirkungen möglichst gering zu halten, erfolgt die Dosierung schleichend und wird schrittweise angepasst.2
Für erwachsene Patient*innen mit Multipler Sklerose ist ein Mundspray auf Basis von Cannabinoiden zugelassen. Es kann bei mittelschwerer bis schwerer Spastik angewendet werden, wenn andere antispastische Medikamente nicht ausreichend wirken.1,3
Intrathekale Baclofen-Therapie
Bei schwerer multisegmentaler oder generalisierter Spastik kann eine intrathekale Baclofen-Therapie (ITB) erwogen werden, wenn nicht-medikamentöse Maßnahmen zusammen mit oralen Antispastika keine ausreichende Wirkung zeigen.1
Die Medikamentenabgabe erfolgt dabei über ein implantiertes Pumpensystem. Dadurch kann eine ausgeprägte Spastik oft wirksamer behandelt werden, ohne dass hohe Tablettendosen mit entsprechenden Nebenwirkungen erforderlich sind. Die kleine Pumpe wird unter die Haut eingesetzt und ist über einen dünnen Katheter mit dem Rückenmarkskanal verbunden. Vor einer dauerhaften Implantation wird in einer Testphase das Ansprechen auf die Therapie überprüft. Die Dosierung kann anschließend individuell eingestellt und angepasst werden.1
Die intrathekale Baclofen-Therapie wird in spezialisierten Einrichtungen durchgeführt. Sie erfordert eine dauerhafte fachärztliche Betreuung mit regelmäßigen Kontrollen und Füllungen der Pumpe.1,3
Chirurgische Eingriffe bei Spastik
Operative Verfahren werden bei Spastik nur in ausgewählten Fällen nach sorgfältiger Prüfung erwogen, wenn andere Behandlungsansätze ausgeschöpft sind und erhebliche funktionelle Einschränkungen bestehen.1
In spezialisierten Zentren kann beispielsweise eine sogenannte selektive periphere Neurotomie durchgeführt werden. Dabei werden einzelne Nervenäste teilweise durchtrennt, die für die übermäßige Muskelanspannung verantwortlich sind. Ziel ist es, die Spastik dauerhaft zu reduzieren und gleichzeitig die vorhandene Beweglichkeit und Kraft möglichst zu erhalten.11
Bestehen bereits Kontrakturen oder ausgeprägte Fehlstellungen, können ggfs. operative Korrekturen an Muskeln, Sehnen oder Gelenken vorgenommen werden, um die passive Beweglichkeit zu verbessern oder die Pflege zu erleichtern.
Spastik-Therapie als langfristiger Prozess
Spastizität erfordert in der Regel eine kontinuierliche, oft lebenslange Behandlung. Da sich Muskelspannung, Beweglichkeit und funktionelle Fähigkeiten sowie die Lebenssituation und entsprechende Bedürfnisse der Patient*innen im Laufe der Zeit verändern können, wird regelmäßig überprüft, ob die verordneten Maßnahmen die angestrebten Ergebnisse erzielen oder eine Anpassung des Behandlungsplans notwendig ist.
Ärztliche Verlaufskontrollen erfolgen üblicherweise in einem Abstand von maximal sechs Monaten, bei instabiler Situation oder nach Therapieänderungen auch häufiger.
Im Allgemeinen sind ambulante Therapiemaßnahmen ausreichend. Bei schwerer Spastik mit ausgeprägten funktionellen Einschränkungen im Alltag kann eine zeitweise stationäre oder rehabilitative Behandlung in einem spezialisierten Zentrum erforderlich sein.1
Die aktuelle Leitlinie zur Spastik-Therapie – verständlich erklärt
Die Behandlung der Spastik orientiert sich an der medizinischen Leitlinie, die von den führenden Fachgesellschaften erstellt und basierend auf neuen wissenschaftlichen Erkenntnissen regelmäßig aktualisiert wird. Im Video fasst Prof. Dr. med. Jörg Wissel die wesentlichen Punkte der aktuellen Leitlinie Therapie des spastischen Syndroms1 verständlich zusammen.
FAQ: Häufige Fragen zur Spastik-Therapie
Ist Spastik heilbar?
Spastik kann nicht ursächlich geheilt werden. Je nach Ausmaß, Verteilung und Ursache der Spastik stehen aber verschiedene Therapie-Optionen zur Verfügung, mit denen sich die erhöhte Muskelanspannung kontrollieren lässt, Beschwerden gelindert und die Lebensqualität verbessert werden kann.
Wie lange wirkt eine Botulinumtoxin-Injektion?
Die Wirkung setzt in der Regel innerhalb weniger Tage nach der Injektion ein. Ihre stärkste Ausprägung erreicht sie in der Regel nach etwa vier bis sechs Wochen. Insgesamt hält der Effekt durchschnittlich rund drei Monate an, teilweise auch länger. Lässt die Wirkung nach, kann die Behandlung frühestens nach zwölf Wochen erneut durchgeführt werden.
Können bei einer Botulinumtoxin-Therapie Nebenwirkungen auftreten?
Die Behandlung wird in der Regel gut vertragen. Ärzte und Ärztinnen haben durch mehr als 30 Jahre Erfahrung mit dem Wirkstoff einen sehr guten Überblick darüber, welche Nebenwirkungen auftreten können. Die meisten dieser Nebenwirkungen sind von leichter bis moderater Natur und verschwinden üblicherweise innerhalb von wenigen Wochen nach der Injektionsbehandlung. Dennoch können folgende unerwünschte Wirkungen auftreten: blauer Fleck oder örtliche Blutung (vor allem bei Vorbehandlung mit gerinnungshemmenden Medikamenten wie z. B. Aspirin®), örtliche Infektion, lokale Schwellung und Schmerzen, Allergie, übermäßige Schwäche der injizierten Muskulatur, Gefäß-, Nervenverletzung, Ausschlag, Juckreiz, Ermüdung, grippeähnliche Erkrankung, Schluckstörung, Sturz. Die Behandlung darf nicht bei bekannter Allergie gegen Bestandteile des Präparates oder Infektionen an der Injektionsstelle durchgeführt werden.
Was ist beim Absetzen von oralen Antispastika zu beachten?
Orale Antispastika wie z. B. Baclofen sollten nicht abrupt abgesetzt werden. Ein plötzliches Beenden der Einnahme kann zu einer deutlichen Zunahme der Spastik führen. Zusätzlich können Unruhe, Kreislaufprobleme oder andere Entzugssymptome auftreten.
Eine Dosisreduktion erfolgt deshalb schrittweise und in ärztlicher Abstimmung. Auch bei Nebenwirkungen sollte die Medikation nicht eigenständig beendet, sondern immer in ärztlicher Absprache angepasst werden.
Wie lange sollte die Physiotherapie bei Spastik durchgeführt werden?
In vielen Fällen ist eine dauerhafte physiotherapeutische Begleitung sinnvoll, um die Beweglichkeit zu erhalten und Folgeschäden vorzubeugen. Umfang und Häufigkeit richten sich nach der Ausprägung der Spastik und den vereinbarten Therapiezielen. Entscheidend ist die regelmäßige Durchführung – auch in Form eines angeleiteten Heimtrainings.
Fazit: Spastik-Behandlung im Überblick
- Die Spastik-Therapie folgt keinem festen Schema, sondern richtet sich individuell nach Ursache, Verteilung und funktionellen Auswirkungen der Symptome.
- Grundlage jeder Behandlung ist ein strukturiertes Assessment, auf dessen Basis individuelle Therapieziele festgelegt werden. Übergeordnetes Ziel ist die Verbesserung der Lebensqualität.
- Spastik ist nicht heilbar, kann jedoch durch eine multimodale Therapie und interdisziplinäre Begleitung wirksam kontrolliert werden.
- Nicht-medikamentöse Maßnahmen wie Physiotherapie, Ergotherapie, Hilfsmittel und gezieltes Heimtraining bilden die Basis der Therapie.
- Bei fokaler, multifokaler und segmentaler Spastik ist Botulinumtoxin häufig Therapie der ersten Wahl.
- Orale Antispastika und intrathekale Therapien kommen bei ausgeprägter oder generalisierter Spastik in Betracht, erfordern jedoch eine sorgfältige Nutzen-Risiko-Abwägung.
- Eine regelmäßige ärztliche Kontrolle – in der Regel mindestens halbjährlich – ist notwendig, um die Therapie anzupassen und langfristig wirksam zu halten.
DAS KÖNNTE SIE INTERESSIEREN

Was ist Spastik?
Die Spastik ist eine häufige Folgeerscheinung von neurologischen Erkrankungen oder Verletzungen des zentralen Nervensystems …

Was ist ein Schlaganfall? Definition und Überblick
Ein Schlaganfall wird auch als Hirninfarkt oder in Medizinerkreisen als Apoplex bezeichnet…
Glossar
Antispastika
Medikamente zur Verringerung einer erhöhten Muskelanspannung bei Spastik.
Assessment
Strukturierte ärztliche und therapeutische Untersuchung zur Erfassung von Ausmaß, Verteilung und funktionellen Auswirkungen der Spastik.
Baclofen
Muskelrelaxans. Wirkt im zentralen Nervensystem wirkt und kann bei Spastik als Tablette oder über eine Pumpe verabreicht werden kann.
Cannabinoide
Wirkstoffe auf Cannabisbasis, die bei bestimmten Formen der Spastik – insbesondere bei Multipler Sklerose – eingesetzt werden können.
Casting / serielles Casting
Wiederholtes Anlegen von Gips oder festen Verbänden zur Verbesserung der passiven Beweglichkeit eines Gelenks.
Dekubitus
Druckgeschwür, das durch anhaltenden Druck auf die Haut entstehen kann.
Elektromyographie (EMG)
Neurologisches Untersuchungsverfahren, bei dem elektrische Aktivität im Muskel gemessen wird. Bei der Botulinumtoxin-Therapie kann EMG eingesetzt werden, um überaktive Muskeln präzise anzusteuern.
Elektrostimulation
Therapieform, bei der elektrische Impulse über Elektroden auf der Haut abgegeben werden, um Muskeln oder Nerven zu aktivieren.
Extrakorporale Stoßwellentherapie (ESWT)
Behandlungsmethode, bei der von außen erzeugte Druckwellen auf Muskeln oder Sehnen gerichtet werden, um die Muskelspannung zu reduzieren.
Funktionelle Elektrostimulation (FES)
Form der Elektrostimulation, bei der Muskeln gezielt aktiviert werden, um Bewegungen – etwa beim Gehen – zu unterstützen.
Intrathekale Baclofen-Therapie (ITB)
Behandlungsoption bei schwerer Spastik, bei der Baclofen über eine implantierte Pumpe in die Rückenmarksflüssigkeit abgegeben wird.
Kinesiotaping
Anbringen elastischer Klebebänder auf der Haut zur Unterstützung von Muskeln und Gelenken.
Kontraktur
Dauerhafte Verkürzung von Muskeln, Sehnen oder Bändern mit Einschränkung der Gelenkbeweglichkeit.
Multimodale Therapie
Kombination verschiedener Behandlungsformen, die aufeinander abgestimmt eingesetzt werden.
Multiple Sklerose
Chronisch-entzündliche Erkrankung des zentralen Nervensystems, die mit Spastik einhergehen kann.
Orthese
Orthopädisches Hilfsmittel, das ein Gelenk oder eine Gliedmaße stabilisiert oder in einer bestimmten Stellung hält.
Selektive periphere Neurotomie
Operativer Eingriff, bei dem ausgewählte Nervenfasern teilweise durchtrennt werden, um eine anhaltende Muskelüberaktivität zu reduzieren.
Subluxation
Unvollständige Verrenkung eines Gelenks, bei der die Gelenkflächen nicht mehr korrekt aufeinander stehen.
Tizanidin
Wirkstoff aus der Gruppe der Antispastika, der im zentralen Nervensystem die Muskelspannung senkt.
Transkutane elektrische Nervenstimulation (TENS)
Form der Elektrostimulation, bei der Nerven über aufgeklebte Elektroden Nerven stimuliert werden.
Ultraschall
Bildgebendes Verfahren, das mithilfe von Schallwellen Strukturen im Körper sichtbar macht. Bei Botulinumtoxin-Injektionen kann Ultraschall helfen, die Zielmuskeln genauer anzusteuern.
Vibrationstherapie
Therapieform, bei der durch gezielte Schwingungen die Muskelspannung beeinflusst wird.
Zentrales Nervensystem (ZNS)
Umfasst Gehirn und Rückenmark. Eine Schädigung dieser Strukturen kann Spastik hervorrufen.
Quellen
- Platz, T., J. Liepert, und U. Abel. 2025. „Therapie des spastischen Syndroms, S2k-Leitlinie“. Leitlinien für Diagnostik und Therapie in der Neurologie. DGN, DGNR, 1–85. https://register.awmf.org/assets/guidelines/030-078l_S2k_Therapie_spastisches_Syndrom_2025-04.pdf. Zuletzt abgerufen am 17.02.2026.
- Disko, Andreas. 2020. „Behandlung und Management der Spastik“. Praxis 109 (10): 794–800. https://doi.org/10.1024/1661-8157/a003480.
- Mitrovic, Nenad. 2023. „Das spastische Syndrom“. Schmerz Nachrichten 23 (2): 115–23. https://doi.org/10.1007/s44180-023-00113-7.
- Waxenegger, Christopher. 2021. „Schmerzhafte spastische Zustände: Ursachen und Therapie“. Schmerz Nachrichten 21 (3): 16–18. https://doi.org/10.1007/s44180-021-0007-x.
- Mehrholz, Jan, Simone Thomas, Joachim Kugler, Marcus Pohl, and Bernhard Elsner. 2020. „Electromechanical-Assisted Training for Walking after Stroke“. Cochrane Database of Systematic Reviews 2020 (10). https://doi.org/10.1002/14651858.CD006185.pub5.
- Mehrholz, Jan, Simone Thomas, and Bernhard Elsner. 2017. „Treadmill Training and Body Weight Support for Walking after Stroke“. Cochrane Database of Systematic Reviews 2017 (8). https://doi.org/10.1002/14651858.CD002840.pub4.
- Phadke, Chetan P., Luciana Vierira, Sunita Mathur, Gerson Cipriano, Farooq Ismail, and Chris Boulias. 2019. „Impact of Passive Leg Cycling in Persons With Spinal Cord Injury: A Systematic Review“. Topics in Spinal Cord Injury Rehabilitation 25 (1): 83–96. https://doi.org/10.1310/sci18-00020.
- Bundesministerium für Gesundheit. 2025. „Hilfsmittel“. https://www.bundesgesundheitsministerium.de/hilfsmittel.html. Zuletzt abgerufen am 17.02.2026.
- Esquenazi, Alberto, Mauricio R. Delgado, Robert A. Hauser, et al. 2020. „Duration of Symptom Relief Between Injections for AbobotulinumtoxinA (Dysport®) in Spastic Paresis and Cervical Dystonia: Comparison of Evidence From Clinical Studies“. Frontiers in Neurology 11 (September): 576117. https://doi.org/10.3389/fneur.2020.576117.
- Kaňovský, Petr, Elie P. Elovic, Angelika Hanschmann, et al. 2021. „Duration of Treatment Effect Using IncobotulinumtoxinA for Upper-limb Spasticity: A Post-hoc Analysis“. Frontiers in Neurology 11 (January): 615706. https://doi.org/10.3389/fneur.2020.615706.
- Hurth, Helene, Matthias Morgalla, Johannes Heinzel, Adrien Daigeler, Jonas Kolbenschlag, und Martin Schuhmann. 2023. „Chirurgische Verfahren zur Therapie von Spastik“. Der Nervenarzt 94 (12): 1116–22. https://doi.org/10.1007/s00115-023-01568-3.





